情報をお探しですか?
診療時間
ここから本文です。
更新日:2025年6月1日
心臓病センター
あなたのために、あなたと一緒に心臓病センターで
はじめに
近年、心不全パンデミックと言われていますように、春日井市においても徐々に高齢化が進み、心不全患者さんが急増しています。入院を要する心不全患者さんの大部分は75歳以上の高齢で、2035年まで増加の一途をたどると推測されています。心不全で入院治療を受けて退院できたとしても残念ながら身体機能は元の状態に戻りません。そのため、心不全患者さんは一部のがん患者さんよりも予後が悪いと報告されています。また、約25%の患者さんは心不全が再び悪くなって1年以内にもう一度入院を必要としてしまいます。心不全が悪化すると、筋力低下や栄養状態が悪くなり、どんどん厳しい状態に向かっていきます。後述します外来心臓リハビリテーションの対象はかつて心筋梗塞後の患者さんでした。しかし、今や心不全患者さんがその中心になってきています。こうした時代の流れの中、春日井市民病院中期経営計画に基づき整備を進めてきました心臓病センターを開設します。多職種が連携して一元的に医療を提供することで、地域の医療ニーズに応えることを目的としています(表1、図1)。従来は、外来、検査、リハビリテーションが各部門に分かれていましたが、心臓病センターでは必要なプロセスを同じエリア内で受けることができる「ワンストップ診療」が可能になります。また、外来心臓リハビリテーションは全国的に普及率が低いことが課題とされていますが、外来とリハビリテーション機能を統合することで、参加率を向上させ、地域の心臓病患者さんの心筋梗塞の二次予防や心不全患者さんの予後改善に貢献したいと考えています。心臓病センター開設に伴い、外来リハビリテーションだけでなく、運動体験を含む心不全教育入院、医科歯科連携(心不全患者さんでの嚥下機能評価と介入)、ソーシャルワーカーによる両立支援が始動します。地域のかかりつけ医と協働して、必要な患者さんに必要な医療・アクティビティを提供します。
表1.心臓病センターのねらい
| 目的 | 効果 |
|---|---|
| 物理的距離の短縮化 | 各職種が参集しやすいように院内の機能を移転・集約化することで、院内多職種チーム医療を外来でも継続できる。 |
| 医療本質面での近接性 | 外来診療と運動療法を統合することにより、‘‘外来に来て運動する"意識を持っていただき、運動療法への参加率向上を目指す。 |
| 患者導線の効率化 | 外来診療、療養指導、検査(心電図、心エコー)、運動療法、カウンセリングを同じエリア内で受けることができる。 |
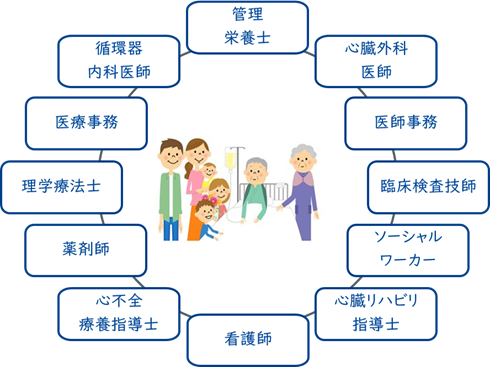
図1.心臓病センターに従事する院内スタッフ
あなたたちのために私たちができること
私たちは、地域からの期待に応えるべく、院内多職種チーム医療と地域連携に取り組み、心臓病患者さんの予後改善に挑んできました。心筋梗塞や心不全で入院した患者さんは、行うべき治療やケアが多岐にわたることや個別的な対応が必要になることから、循環器内科医師、心臓外科医師、看護師(心不全療養指導士)、理学療法士(心臓リハビリテーション指導士)、専属薬剤師、管理栄養士、ソーシャルワーカーによる多職種チーム医療が必要になります。特に心不全患者さんは、心不全をコントロールし退院を目指すのみならず、心不全再増悪による再入院を防ぐために必要な知識や手技を指導します。春日井市医師会の循環器内科を標榜してみえます実地医家の先生と看護師さんや、在宅診療クリニックと協同作成しました「心不全ノート(心不全地域連携パス)」を入院中から運用して目に見える資材として教育・指導の効果向上を図りました。退院後は、地域のかかりつけ医と市民病院が併診することにより、継続して疾病管理を実施しています。心筋梗塞患者さん経過良好の場合には退院6か月後、12か月後の併診を推奨し、心不全患者さんは退院12週間後、3か月後の早期併診を予定しています。これらのタイミングで入院中に実施した院内多職種チーム医療を外来でも継続するためには、多職種が容易に集うことができ「必要な」患者さんに「必要な」疾病管理を「必要な」スタッフが提供できるシステム作りが必要と感じました。また、密度が低い通常の外来のみでどこまで疾病管理ができるかが悩みでした。当院では、2018年から外来心臓運動療法を実施していますが、退院後の外来運動療法への参加率が伸び悩みました。心臓病で入院治療を受けた後に運動をするという社会的認知度が十分に普及していないことも挙げられますが、通常の外来に加えて運動療法のために来院することが難しいと感じてしまう患者さんが多いと痛感しています。心臓病センターと各部門が統合することで密度が高いvisitとなり、各職種による疾病管理が行いやすくなるだけでなく、患者さんに“外来に来てリハビリする"という新しい常識を認識していただくことが可能になると考えています。
誰が何のために心臓病センターに通院するのですか?
心臓病センターは診察、検査、心臓リハビリテーションを行う場所です。心臓病の患者さんが安心して日常生活を送れるように、治療からリハビリテーションまで集学的に提供します。心臓リハビリテーションは、「心臓病の患者さんが、スムーズな社会復帰を目指したり、病気の再発や悪化を予防するために、多職種チームが協調して実践する包括的プログラム」です。運動療法の他に、治療目標を定めたり、コミュニケーションをとりながら、心臓病の患者さんに介入していくことも含みます。過去より、心筋梗塞後の患者さんに運動療法を主体とした外来心臓リハビリテーションを実施することにより、体力が良好に維持されるだけでなく、予後が改善することが示されています。心不全患者さんに実施した場合にも、同様の効果が期待できることが示されています。高齢の心不全患者さんにとっては、心不全が悪くなって再入院するのを防いだり、体力が落ちて動けなくなるのを防ぐことも重要なゴールになります。これらの目標を達成するために、心臓病にて入院治療を受けた後に、引き続き当院の心臓病センターに通院して外来心臓リハビリテーションに参加いただくことを勧めます。

心臓リハビリテーションの対象
| 下記疾患・病態にて春日井市民病院に入院治療した患者さんが対象です (注:介護保険サービスを利用している場合は除きます) |
|---|
|
急性冠症候群(急性心筋梗塞・不安定狭窄症) 心臓外科術後(冠動脈バイパス術弁膜症手術など) 慢性心不全(左室駆出率40%以下、BNP80pg/ml以上又はNT-proBNP400pg/ml以上) |
いつ、何を始めるのですか?
入院後、治療により病状が安定し、病棟で短い距離を歩いて問題がなければ、心臓病センターにて運動療法を始めます。心臓病センターでは、歩行や自転車エルゴメーターの有酸素運動を中心に実施し、徐々に距離や時間、強度を伸ばします(図2)。また、コンピュータ制御された最新式のトレーニングマシンHUR(図3)もご利用いただけます。運動療法中は、心電図モニターを装着してスタッフの監視の元で安全に実施することができ、何か問題が生じた場合は循環器内科医師が迅速に対応します。退院後の日常生活の過ごし方や食事の注意点、薬剤の説明などは入院中の担当スタッフが行います。

図2.

図3.
どのくらい通院するのですか?
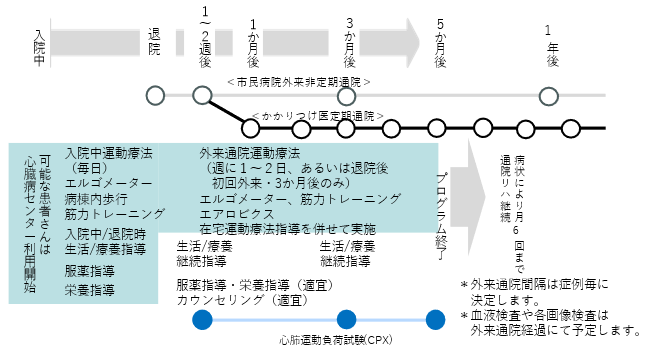
心臓リハビリテーションの期間は、通常はリハビリ開始から150日間(約5か月間)です(表2)。外来心臓リハビリテーションは、患者さんが可能な範囲で、週に1~2回通院していただきます。内容や流れは、春日井市医師会の循環器内科を標榜してみえます実地医家の先生方に意見をいただき検討しました。外来診療に来て心臓リハビリテーションする患者さんは、外来診療に引き続き運動療法を実施します。診療中あるいは後に看護師が体調チェックを行います。待ち時間を利用して退院後の生活での不安や疑問点がないか確認し、必要な追加指導(食事や薬剤の指導も含みます)を行います。外来心臓リハビリテーションのみに来院した患者さんでは、看護師による体調チェックを行った後に運動療法を実施します。
| 通院での指導内容 |
|---|
|
運動療法 上記で通院するすべての患者さん |
|
外来薬剤指導 自己怠薬のために心不全が悪化して入院した患者さん |
|
外来栄養指導 食事の不摂生のために心不全が悪化して入院した患者さん |
|
カウンセリング(両立支援) 就労継続に不安がある場合 |
表2.入院中から退院後にかけてのリハビリテーションの流れ
(心不全患者さんで、CPXを施行可能な場合)
心肺運動負荷検査(CPX)を行うことができる患者さんでは、心臓リハビリテーションとは別の日程で予定します。CPXとは、呼吸気中の酸素や二酸化炭素を、顔に密着させたマスクで測定しながら、自転車エルゴメーターを体力の限界までこぐ検査です(図4)。検査結果を解析して、心臓に負担をかけない範囲の中で、最も有効な運動の強さを評価します。得られた結果を運動処方して、患者さんごとに最適な運動療法を行います。心臓リハビリテーション通院中の臨床経過やCPX結果とそれに基づく運動処方については、定期的にかかりつけ医に報告します。
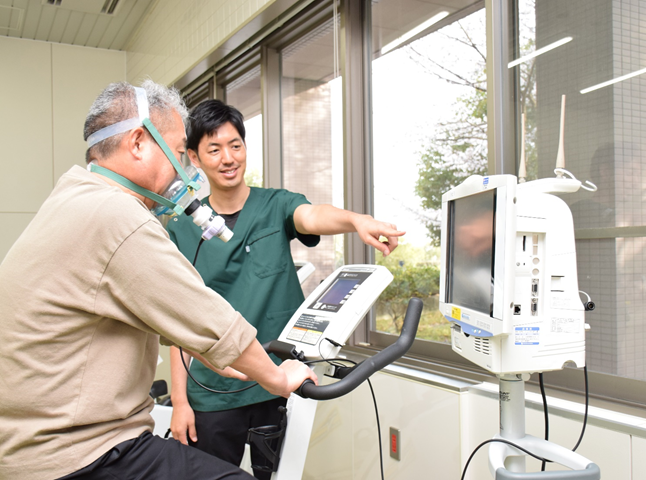
図4
費用はどれくらいかかりますか?
外来心臓リハビリテーションにて運動療法は健康保険による診療になります。
1回60分当り下記を要します。
<患者さんの負担額>
1割負担:600~900円
3割負担:1,800~2,700円
※通常の外来診療や検査・治療は別途要します。