情報をお探しですか?
診療時間
ここから本文です。
更新日:2024年5月22日
心不全
心不全患者数は年々増え続けています。しかも、高齢の患者さんが多くなっています。
心不全は多くの場合、治らないだけでなく、多くの患者さんが複数の病気や問題をかかえています。あなたと、あなたを取り囲む家族や、医療関係者、介護職員などさまざまな人たちが心不全と関わり続けていく必要があります。
心不全を地域全体で診る
高齢になればなるほど心不全の罹患率が上昇することは広く知られています。こうした状況“心不全パンデミック”は、私たちの街、春日井にも押し寄せてきました。2017年には年間約400人の急性又は慢性心不全急性増悪による患者さんが、循環器内科にて入院治療を要しました。心不全患者さんは、死亡率が高いだけでなく、心不全増悪による再入院率も高いと報告されています。再入院しますと、死亡率がさらに上昇し、平均年齢は80歳と高齢化していることから筋肉の減少(筋萎縮)や低栄養などが加わり、ADLや運動耐容能の低下を招いてしまいます。症状がコントロールできなくなったり、思うように動けなくなり、住み慣れた自分の家に戻れなくなることは、生活の質(QOL)を低下させてしまいます。
私たちは今、心不全パンデミックを受けて「協働開始」のステージから「克服中」のステージに移ってきている
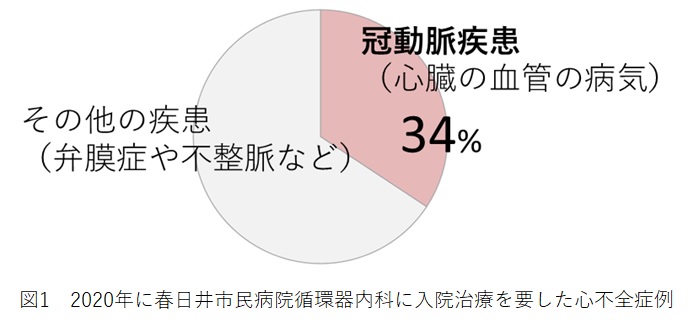
心不全患者さんの死亡率低減、再入院抑制のためには、患者さんや家族、医療従事者、介護・福祉従事者すべてが“協働”していく必要があると感じています。患者さんや家族には、「心不全とはどんな病気か」、「悪化しないために日頃からどんなことが必要なのか」、をしっかり理解してもらうことが不可欠です。基礎心疾患(図1)を含めて、心不全患者さんは多様性に富んでいることから、医療従事者は個々の患者に応じた「正確な」医療を提供する必要性があります。薬物療法だけでなく、栄養管理、リハビリテーションの重要性が高まっています。また、患者さんは地域に戻っていきますので、入院中の治療やケアの内容を地域の介護・福祉職の方々と如何に共有するかが重要と感じています。
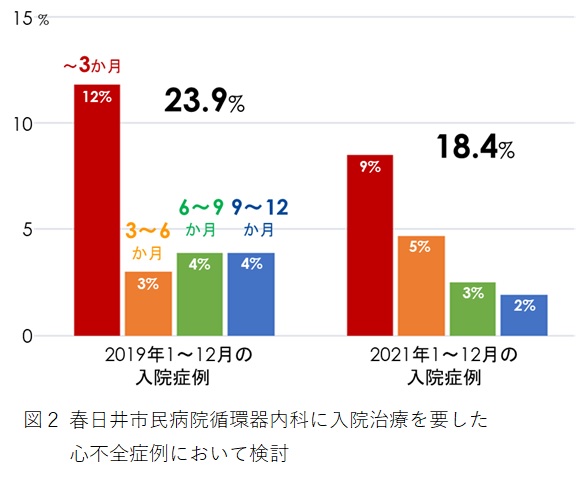
私たちは、2018年から「心不全ノート(心不全地域連携パス)」を運用し、心不全増悪による再入院を抑制すべく活動を続けています。入院中は心不全療養指導士を中心とした多職種チーム医療を展開し、退院後はかかりつけ医との連携診療、福祉・介護職、かかりつけ調剤薬局の職員の方々と勉強会などを通じて連携を深めています。2021年1月から12月に当院循環器内科に入院治療を要した心不全症例の退院後1年以内の心不全増悪による再入院率は20%未満に低下してきています(図2)。
心不全ノート
私たちは、院内多職種で協働するとともに、地域の先生方の力を借りて「心不全ノート(心不全地域連携パス)」を作成し、2018年から運用しています。新たなエビデンス創出やガイドライン改訂を受けて、2022年に現在の第2版に改訂しました。患者さんやその家族にしっかりと理解してもらうとともに、一人の患者を地域全体で診ていく必要がある考え、以下のコンセプトに基づいています。
- 80歳が読めて理解できる
- 循環器内科以外の医師が説明できる
- エビデンスに基づいた内容である
- セルフケアモニタリングできる
- 介護・福祉従事者が理解でき活用できる

心不全ノートは、心不全患者さんの再入院を減らすために次の4項目を軸として、3部構成で色分けをしました。緑色のページは患者さん説明用、オレンジ色のページは患者さんとその家族用、赤色のページは医療従事者、介護・福祉従事者がセルフケア継続支援に用いるためのページになっています。
再入院を減らすための4項目
- 退院後1週間、3か月後の受診スケジュールを設定し、セルフケア・チェックも併せて行う
- 1年間のセルフケアを行う
- 家族にも心不全を知ってもらう
- どこに退院しても活用できる
退院して2年目以降はセルフケアブックを用いて、セルフケアを継続してください。
緑色のページ(心不全ノート)
医師、看護師による指導項目と患者自身がセルフモニタリングするためのページです。入院中から血圧、脈拍、体重、服薬、症状をモニタリングする指導を行っていきます。施設に入所している患者では、可能な項目だけでもモニタリングするように指導を行っています。
オレンジ色のページ(心不全ノート)
心不全の定義、臨床経過、基礎心疾患、検査、治療、薬剤、リハビリテーション、退院調整について院内多職種の意見を基に簡潔にまとめました。また、「あなたの生き方(アドバンス・ケア・プランニング)」「フレイル」ついても盛り込みました。
赤色のページ(心不全ノート)
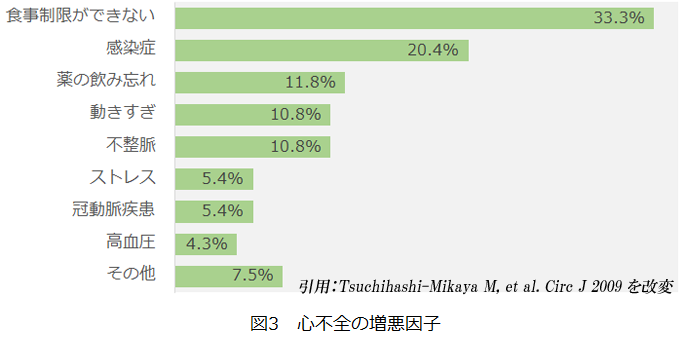
2017年に改訂されました日本循環器学会の急性・慢性心不全診療ガイドラインでも多職種による疾病管理プログラムとして推奨されているセルフケア・チェックリストを掲載しました。かかりつけ医の先生方の意見を聞きながら、実際に運用しやすい項目を選択しました。心不全の増悪因子には、医学的要因に加え、塩分・水分制限の不徹底や服薬中断等の患者要因及び社会的支援の欠如等の社会的要因が含まれており(図3)、継続的な多職種による疾病管理が特に必要です。また、当院、かかりつけ医、施設職員などによる継続評価、指導・教育を行うことが可能となっています。

連携スケジュール(図4)は、退院後早期の再入院が多いことから、退院1週間後に当院循環器内科を受診し、短期的増悪が認められない場合は、退院2週間後にかかりつけ医に紹介します。そして、退院3か月後及び1年後当院を受診していただきます。それぞれの診療において、前述したセルフ・ケアチェックも実施します。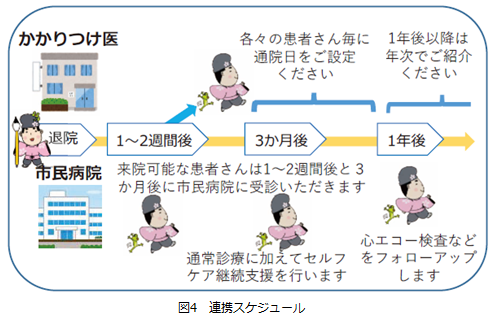
2018年8月から2019年7月に春日井市民病院循環器内科に入院治療を要した心不全症例において、退院3か月後の連携診療の有効性を検討しました。連携診療では通常の診療に加えて、心不全ノートを用いたセルフ・ケア継続支援を行いました。
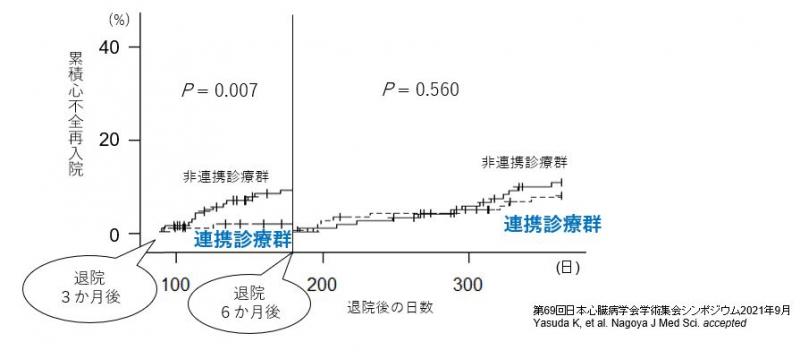
退院3か月後に春日井市民病院で連携した患者群では、退院6か月後までの心不全再入院を有意に低下させることができました。セルフ・ケア継続支援を軸とした連携スケジュールでは、心不全増悪による再入院時期を遅らすことができる可能性が示唆されました。
心不全教育入院
何のために入院するのですか?
当院には年間約400人の心不全患者さんが入院します。その多くが過去に心不全の診断を受けたことがある、あるいは以前から息切れがあったり、心臓から分泌されるホルモンであるBNP(脳性ナトリウム利尿ペプチド)高値を指摘されていた慢性心不全急性増悪の患者さんです。心不全が悪くなって入院治療を要しますと約10%が入院中に亡くなるだけでなく、一旦コントロールできて退院しても高頻度に再入院を要します。再入院しますと筋力低下や栄養状態悪化を来し、生活の質が低下してしまいます。
日本循環器学会は、“心不全患者さんに対しては、多職種で教育や支援を行う”ことを強く推奨しています。これまで当院では、入院を要した心不全患者さんに対しては、教育資材を用いて多職種チーム医療を提供できています。しかし、外来でも入院と同様の多職種医療を提供できるかといいますと、なかなか難しいです。そのため、外来加療にて入院を回避し得た患者さん、あるいは入院治療歴がない患者さんには十分に提供できていません。心不全教育入院を行うことにより、このような患者さんにも、入院患者さんと同様のアプローチが可能となります(図5)。
心不全教育入院の目的は、「予定入院」という形で一人一人の状態や生活に合わせた療養指導や運動療法を提供することにより、生活の質が低下して命の危険が高まるのを未然に予防することにあります。

図5
誰のためですか?
当院循環器内科通院治療中、あるいはかかりつけ医の先生から教育入院目的に紹介になった患者さんで、以下に該当する場合が対象になります。
(ただし、介護保険を利用中の患者さんは除きます)
1. 心不全と診断されて治療を受けているが、入院するほど悪化したことがない患者さん
2. 過去に心不全悪化にて入院治療を受けたことがあるが、その後1年以上悪化していない患者さん(特に、外来で時々薬剤調整を要する患者さん)
3. 左室駆出率が低下してBNPが高値の患者さん
なぜ入院するのですか?
以下を知っていただくことは、将来の心不全入院を少しでも予防するために役立ちます。
1. 心不全が悪くなって入院するのを予防するために必要な方法がわかります。
2. 運動体験をすることにより、ご自身の身体機能を知ることができ、その後に必要な運動を学ぶことができます。
※ 運動体験では、心肺運動負荷検査(CPX)を行って心臓に負担をかけない範囲の中で最も有効な運動の強さを評価して、患者さんごとに最適な運動処方を行いますのでご安心ください。
何をするのですか? また、どれくらい入院するのですか?
入院期間:4泊5日(月曜日午前10時入院・金曜日午前10時退院)
※ 患者さんの都合により、調整することができます。
入院病棟:東3階
入院人数:1週間に1人
食事:心臓食(塩分6 g/日)
検査:退院前に採血、心電図、胸部X線を確認します(心エコー検査は入院前に外来で実施します)

費用はどれくらいかかりますか?
<患者さんの負担額>
1割負担:35,000円(非課税者を除く)
2割負担:57,600円(非課税者を除く)
3割負担:105,000円(限度額適応しない概算)
※ 食事代は別途必要になります
※ 個室入院希望の方は、別途個室代が必要になります
医科歯科連携(心不全患者さんでの嚥下機能評価と介入)
何のために行うのですか?
心不全患者さんは嚥下障害(食べたり飲んだりするときにむせること)を呈する頻度が高く、嚥下障害が併存しますと誤嚥性肺炎などの原因となり、入院日数が長くなり、死亡率が上昇してしまうことが報告されています。心不全が悪くなって入院した時に嚥下障害の有無をチェックして、必要な患者さんに専門的介入を行うことは有益性が高いと考えます。
誰が対象ですか?
心不全にて入院治療を要した75~85歳の患者さんが対象です。
何をするのですか?
以下のスケジュールで評価・介入を行います。