情報をお探しですか?
診療時間
ここから本文です。
更新日:2026年5月20日
消化管がんの内視鏡診断
はじめに
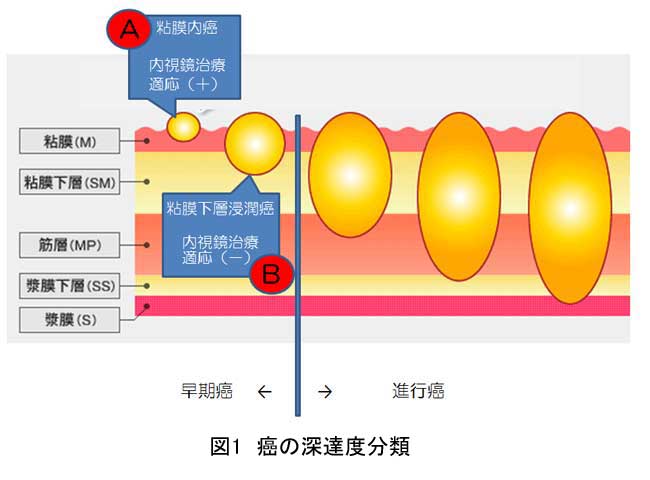
近年、本邦では内視鏡診断技術の発展に伴って、早期に発見される消化管がんが増加してきています。当初は発見された早期がんに対して外科切除治療が行われていましたが、治療例が蓄積されるに従い、早期がんの中でも粘膜内がん(図1A)ではリンパ節転移がまれなことが判明しました。この結果を踏まえ、内視鏡的な腫瘍切除術が開発され、消化器がんも早期であれば臓器を失うことなく治癒が可能となりました。その一方で、早期がんでも粘膜下層浸潤の消化管がん(図1B)では10~30%にリンパ節転移を認めると報告されており、リンパ節郭清を含んだ外科的手術治療が推奨されています。よって消化管がんの治療方針決定のためには正確な深達度診断は最も重要であります。
近年消化管内視鏡の領域においては拡大内視鏡や画像強調観察法が開発され、消化管がんの深達度診断や範囲診断に有用であることが報告されてきました。そこで本稿では、これら拡大内視鏡、画像強調観察法について述べたいと思います。
拡大内視鏡とは
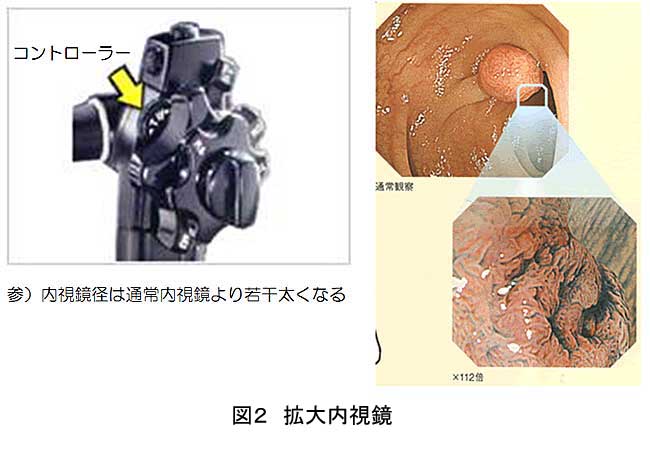
拡大内視鏡は、内視鏡手元のコントローラーで約100倍の拡大画像を得られるようになっています(図2)。
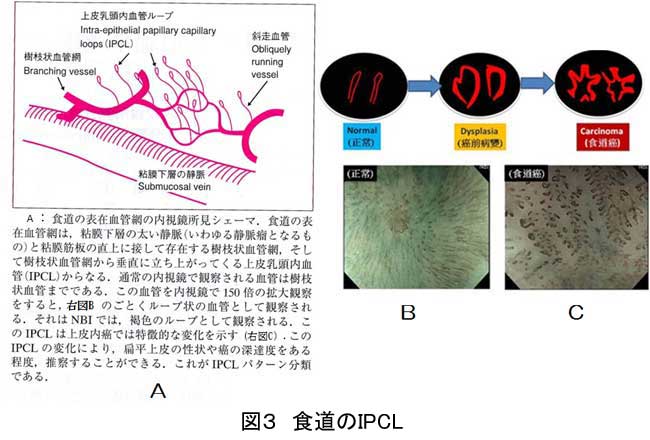
食道においては1996年井上らが報告した食道粘膜の上皮下乳頭内のループ状の毛細血管(intrapapillary capillary loop:IPCL)が重要です(図3A、3B)。がん化した部分のIPCLは、正常と異なるため、腫瘍表面の拡大観察が食道がんの深達度診断に有用であることが報告されています(図3C)。
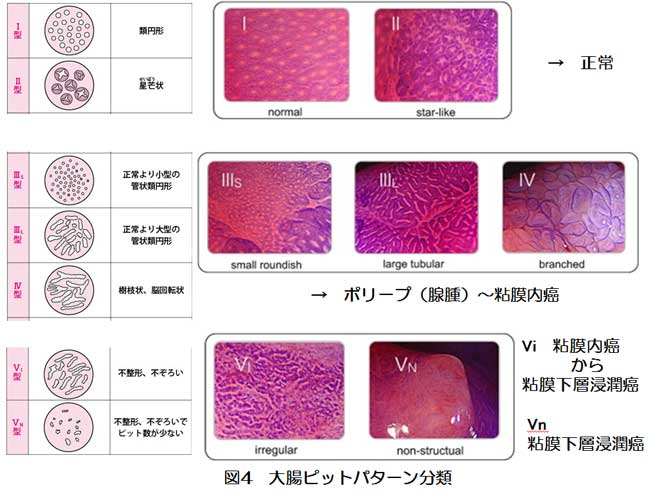
また大腸では拡大内視鏡像による腺口形態(pit pattern)分類による診断法が有用とされています(図4)。2004年の箱根pit patternシンポジウムなどを経て、pit pattern分類の統一が図られました。これらの診断基準をもとに拡大内視鏡観察により79~98.8%の深達度正診率が得られると報告されています。
画像強調観察法とは
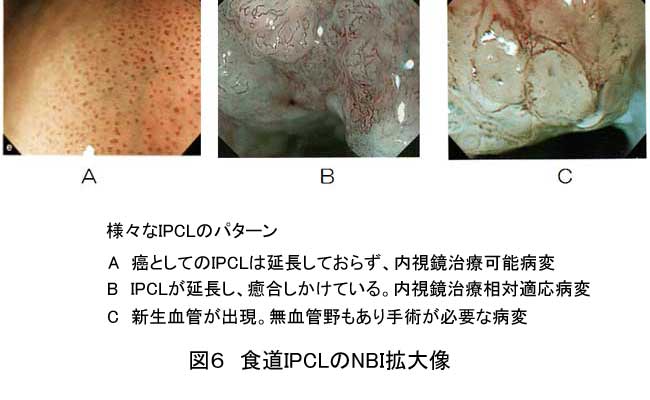
新しい画像強調観察法NBI(narrow band imaging)は粘膜表層のこまかい性状を観察するために開発されました(図5)。ヘモグロビンは可視光内で415nmと540nmの光を強く吸収する特性を活かし、その近辺に照明光を狭帯化すれば、表層の毛細血管と粘膜下層の血管を明確に描出できることから、拡大内視鏡にNBIを組み合わせることで、粘膜表層の微細血管像のより正確な観察が可能となっています(図6)。食道がんにおいては拡大NBI観察によるIPCLを用いた日本食道学会分類が定義されました。また大腸においても2014年現在、いくつか存在しているNBI拡大による早期大腸がんの深達度分類が一本化して定義される方向となっています。

このように、各臓器においてNBI拡大の分類が学会主導で統一化されているということはすなわち、この診断方法が正式にコンセンサスを得るものとなったという証拠であります。
また、以前はこのNBI画像は光量の問題があり、病変に近接しないと正確な画像が得られない(つまり、あらかじめ指摘されている病変に対する精密検査としての位置づけ)というデメリットがありました。しかし、近年の内視鏡機器技術の進歩により、病変の通常のスクリーニング検査による拾い上げにもこのNBI画像が使用できるようになりました。
つまり、がんの早期発見から精密検査までのすべてにおいてこの画像強調や拡大内視鏡の技術が重要な役割を担ってきているといえます。
これらの実際は食道、胃、大腸というすべての消化管領域においてすでにいろいろな雑誌に論文報告がなされております。
当院における実際
当院においても、最先端の内視鏡機器を導入し、日々早期がんの発見、精密検査に努めております。上部消化管内視鏡検査では通常の検査時にも、特にNBI観察の有効性が報告されている食道では必ず通常観察とともにNBI観察も施行しております。また上部、下部消化管のいずれの検査におきましても病変の発見時にはNBI観察を付加することにしております。
さらに、初回の検査でがんが確定し、治療方針決定のために正確な深達度診断や範囲診断が必要と考えられる症例に関しましては、後日精密検査として拡大内視鏡を用いた画像強調観察(NBI)を行い、その画像を複数の医師で検討することで、最終的ながんの深達度診断や治療方針の決定を行っております。
またこれらの機器を使用した内視鏡診断に関しては、名古屋市立大学消化管グループ主導の臨床試験にも参加しており、共同研究の結果は以下の論文として学会誌にも報告しております